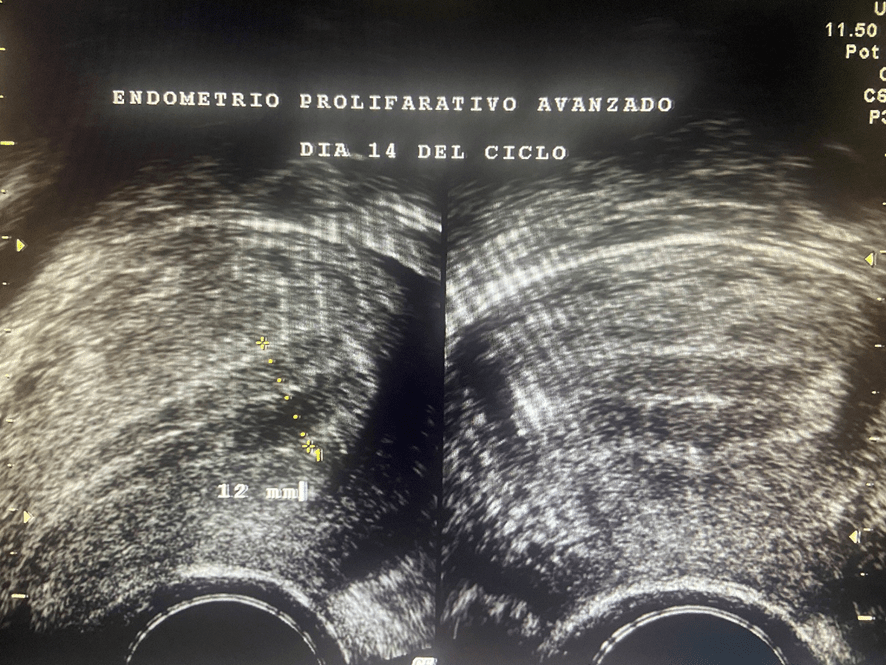
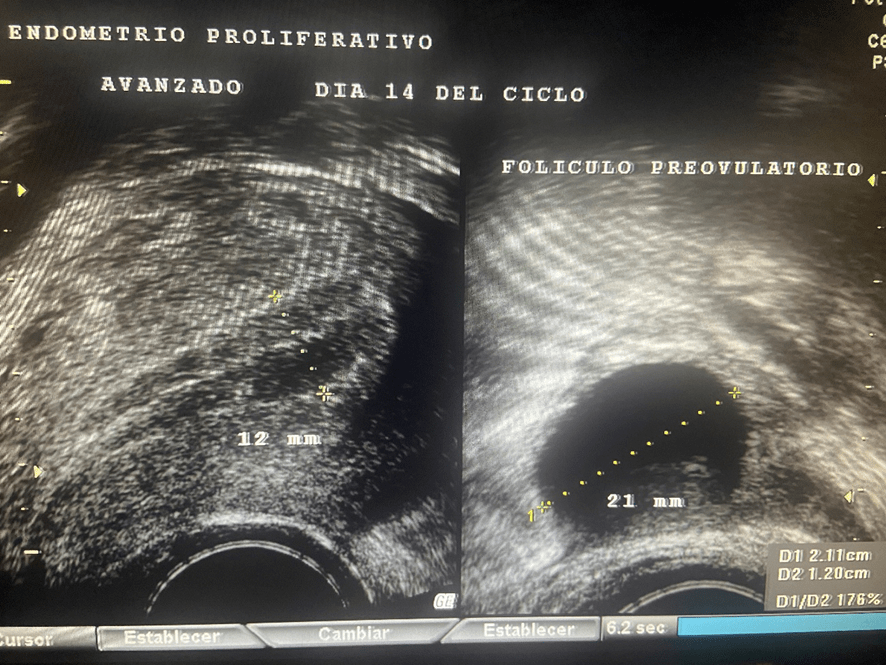
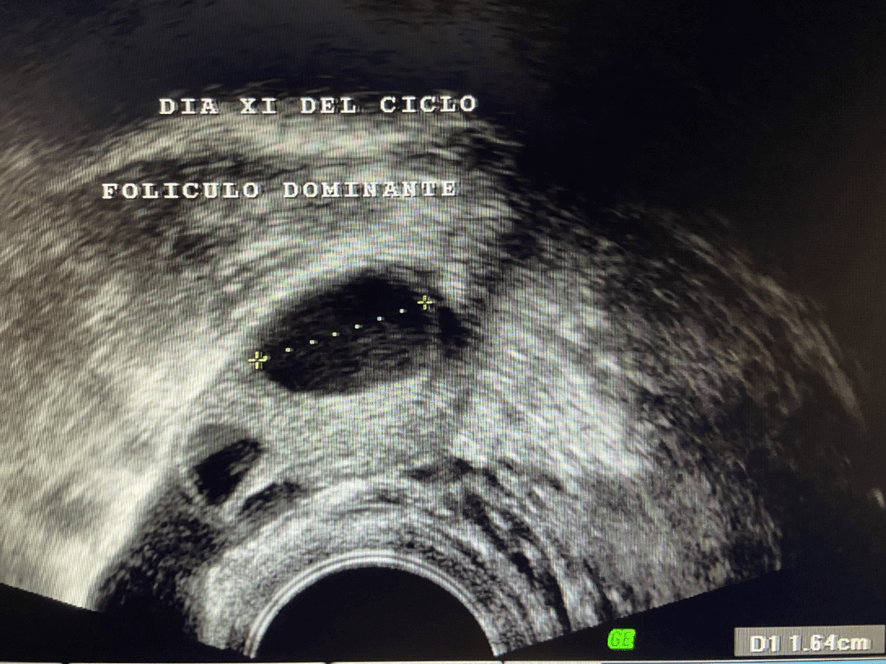
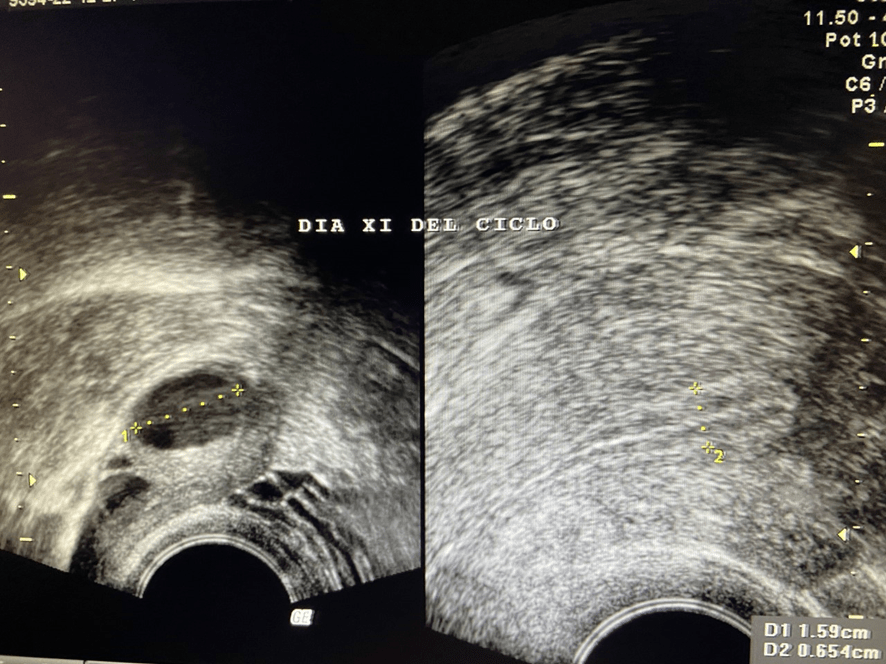
Todo empieza incluso antes de que seamos engendrados. Lo que vamos a ser comienza a definirse antes de que se produzca el embarazo. Me explico.
Las características de cada persona son determinadas por su genoma. Este, es el conjunto de genes que tiene y que en un número aproximado de entre 20,000 y 25,000 se almacenan en los llamados cromosomas. El Gen es una unidad funcional donde está almacenada toda nuestra información genética y que podremos transmitir a nuestra descendencia. Está incluido en una cadena de ADN que tiene forma de espiral.

Los humanos, en los núcleos de todas nuestras células, incluidas las células germinales primigenias que darán origen al óvulo o al espermatozoide, tenemos un total de 46 cromosomas.
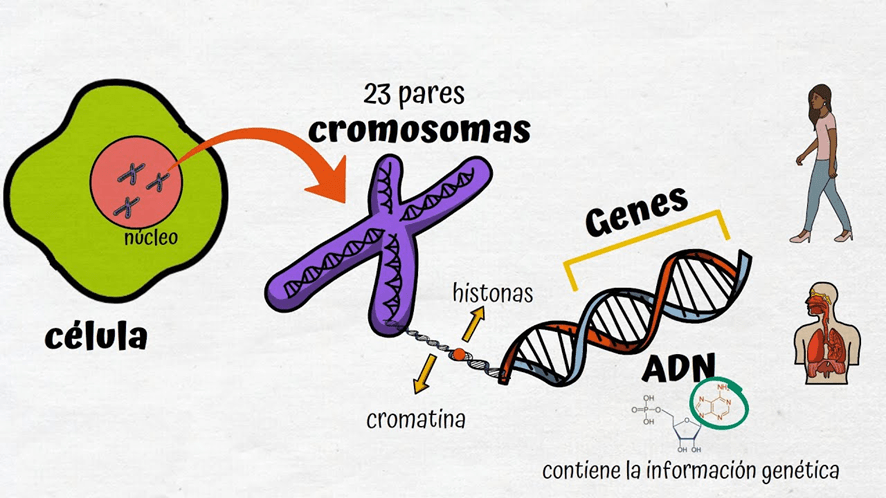
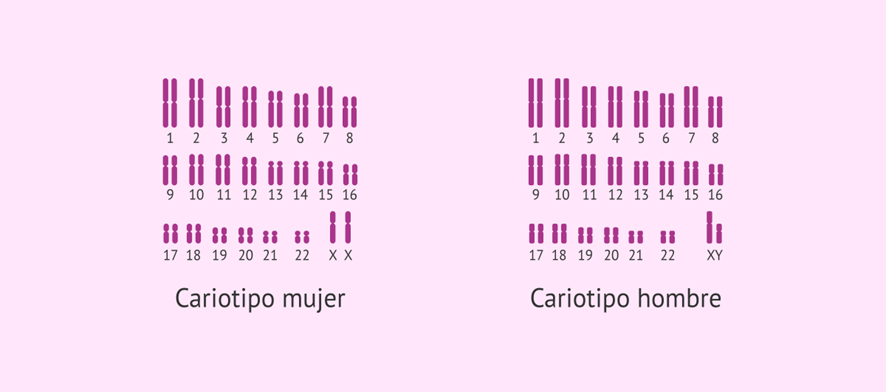
Estos 46 cromosomas están agrupados en 23 pares. 22 pares llamados somáticos y 1 par sexual (el nº 23) encargado de determinar nuestro sexo. Este par lo componen 2 cromosomas X en las mujeres y 1 cromosoma X y un cromosoma Y en los hombres. Al conjunto de cromosomas se le llama Cariotipo.
Reproducción asistida ORG. https://www.reproduccionasistida.org/cariotipo/
Meiosis.
Para la reproducción humana es necesario que las células germinales primigenias (ovocitos y espermatocitos primarios) mediante un proceso llamado meiosis, se transformen en ovocitos o espermatocitos maduros reduciendo su número de cromosomas a la mitad; de tal manera que el ovocito y el espermatozoide maduros solo tengan 23 cromosomas simples, no apareados.

De un ovocito primario solo se obtendrá un ovocito maduro con capacidad de ser fecundado y 3 corpúsculos polares inservibles. De un espermatocito primario se obtendrán 4 espermatozoides maduros con capacidad fecundante.
El óvulo o espermatozoide maduros no pueden tener 46 cromosomas. Si los tuvieran, al unirse (fecundación) producirían un cigoto con 92 cromosomas, lo cual es incompatible con la vida. De hecho, como veremos más adelante, pequeñas variaciones numéricas o estructurales en los cromosomas darán lugar a embriones que se abortarán en las primeras semanas de gestación o nacerán con graves malformaciones o enfermedades.
SEXOS.
El sexo son las características biológicas y fisiológicas que definen al hombre y la mujer. Por ejemplo: La mujer tiene menstruación y puede lactar, el hombre no. El hombre eyacula, la mujer no. Existen varios tipos de sexo. A saber.
Sexo genético.
Si el óvulo maduro -que siempre aporta un cromosoma X– es fecundado por un espermatozoide que lleva otro cromosoma X se engendrará una hembra. Su par cromosómico nº 23 será un XX.
Si el espermatozoide fecundante lleva un cromosoma Y se engendrará un varón cuyo par cromosómico nº 23 será XY.
Queda así definido el sexo genético de una mujer con un par cromosómico nº 23: XX o el sexo genético de un varón con su par cromosómico nº 23: XY.
Sexo gonadal.
El sexo genético condicionará el sexo gonadal. La presencia de un cromosoma Y hace que, alrededor de la 7ª semana de gestación, ya empiecen a desarrollarse las estructuras testiculares y estas sean colonizadas por las células germinales primigenias. Si no está presente el cromosoma Y, siendo entonces el sexo genético XX, alrededor de la 10ª semana de gestación se iniciará la formación de los ovarios.
Queda así definido el sexo gonadal de una mujer con la presencia de los ovarios o el sexo gonadal de un hombre con la presencia de testículos.
Sexo genital.
El sexo gonadal determinará el sexo genital de la persona.
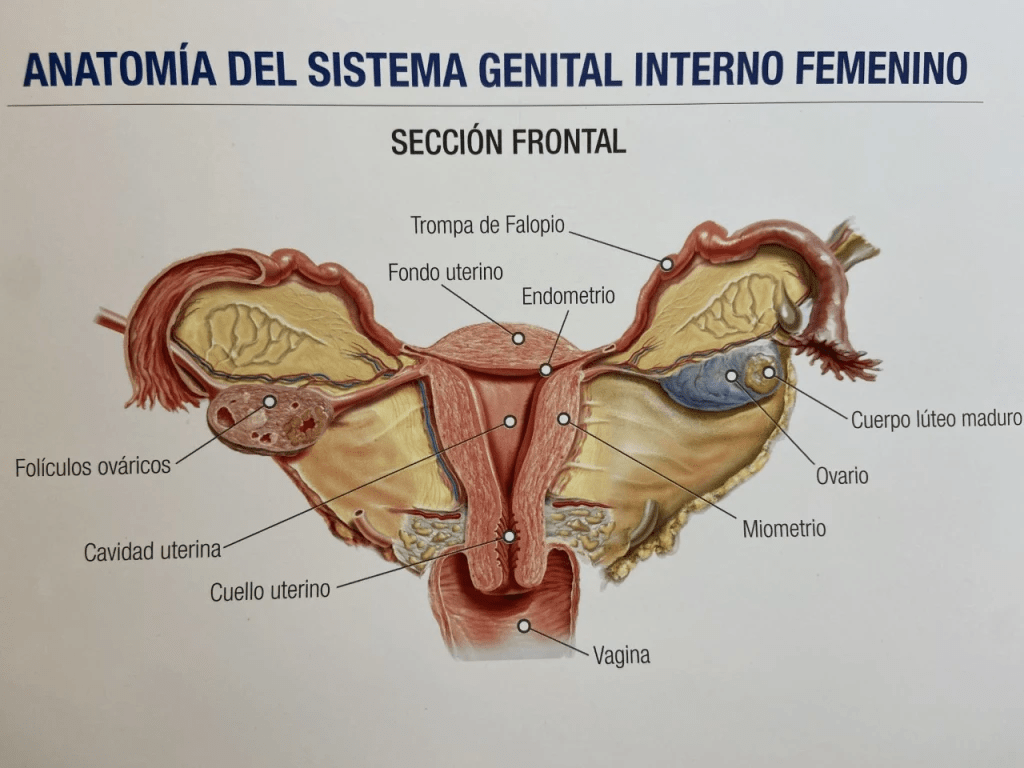
Sustancias producidas por los ovarios y la ausencia de hormonas testiculares harán que se formen los genitales internos y externos de una mujer: Trompas de Falopio, útero, vagina y vulva.
Los testículos, a través de la testosterona que producen, harán que se formen los genitales internos y externos de un hombre: Próstata, vesículas seminales, conductos deferentes, epidídimo, pene y descenso de los testículos.
Sexo somático o fenotípico.
Las hormonas producidas por las gónadas también condicionarán los caracteres sexuales secundarios de la persona. Estos son las características físicas, no relacionadas con la reproducción, que diferencian a hombres y mujeres. Suelen aparecer durante la pubertad. El desarrollo de las mamas, la voz aguda, las caderas anchas, el escaso vello corporal, etc. son caracteres sexuales secundarios de las mujeres. La barba, la voz grave, vello abundante, musculatura más fuerte, etc. son los de los hombres. Al conjunto de estos caracteres secundarios se le llama fenotipo.
Sexo hormonal.
Dependiendo de las hormonas que produzcan las gónadas (ovarios y testículos) la persona tendrá un perfil hormonal u otro. En la mujer, los ovarios, producirán principalmente estrógenos y progesterona. En el hombre, los testículos, producirán principalmente testosterona.
Sexo legal.
Vine determinado por el sexo genital. Es el sexo que se le asigna a un recién nacido en función del aspecto de sus genitales externos. Vulva en la niñas o pene y testículos en el hombre.
Sexo psicosocial.
Hace referencia al comportamiento sexual de la persona. Lo más habitual es el comportamiento heterosexual. Las personas de un sexo genético sienten atracción por las del sexo contrario.
Cada uno de estos tipos de sexos va apareciendo cronológicamente según el orden expuesto y están correlacionados entre si. Las personas con un sexo genético de mujer (46 XX) desarrollarán ovarios, sus caracteres sexuales primarios y secundarios serán de mujer por lo que legalmente también serán inscritas como mujeres. Así mismo, tendrán un perfil hormonal y comportamiento heterosexual de mujer. Por el contrario, los genéticamente varones (46 XY) desarrollarán testículos, sus caracteres sexuales primarios y secundarios serán de varón, al nacer serán inscritos como tal y tendrán un perfil hormonal y comportamiento heterosexual de varón.
Debemos de tener muy presente que en ausencia del cromosoma Y el desarrollo de los genitales internos y externos serán femeninos.
Síndrome de Turner.
Cariotipo: 45 X0. Falta un cromosoma X. Son mujeres con baja estatura, ovarios rudimentarios, estériles, sin menstruación espontanea -aunque si la pueden tener provocada- y con varias anomalías somáticas.
Superhembra.
Cariotipo: 47 XXX. Tienen un cromosoma X de más. Son mujeres de apariencia normal. con genitales internos y externos normales, fértiles y, en algunos casos con menopausia precoz.
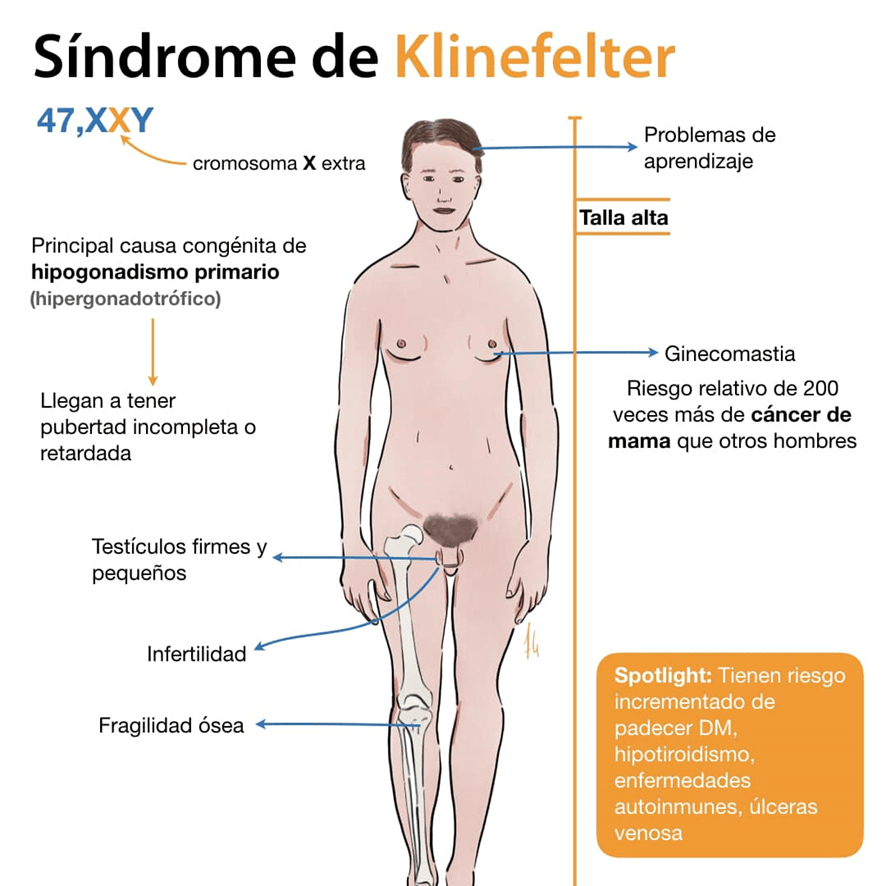
Síndrome de Klinefelter.
Cariotipo: 47 XXY. Tienen un cromosoma X de más. Son hombres altos, con caderas anchas, genitales externos pequeños, estériles y con mamas desarrolladas.
Síndrome de Swyer. Disgenesia gonadal pura.
Cariotipo 46 XY. A pesar de tener un cromosoma Y, tienen genitales internos y externos femeninos (útero, trompas y vagina). Los ovarios están ausentes o son muy rudimentarios.
Síndrome de Jacob.
Cariotipo: 47 XYY. Tienen un cromosoma Y de más. Pueden ser varones completamente normales y fértiles.
Hermafroditismo verdadero.
Cariotipos: 46 XX, 46 XY, 48 XX/XY y otros. Gónadas con tejido ovárico y testicular. Genitales externos frecuentemente masculinos. Aunque pueden tener útero e incluso menstruaciones. Algunos presentan un desarrollo mamario tardío. En principio, la mayoría, son educados como varones.
Hermafroditismo femenino.
Cariotipo 46 XX. Presencia de ovarios. Genitales externos virilizados o ambiguos. Se trata de mujeres que durante su desarrollo embrionario han estado sometidas al efecto de sustancias virilizantes bien sea por fármacos suministrados a la madre durante el embarazo, por la existencia de tumores virilizantes en esta o por una producción anómala de testosterona por sus ovarios. Mención especial necesitaría la Hiperplasia Suprarrenal Congénita como causa de Hermafroditismo femenino.
Hermafroditismo masculino.
Cariotipo 46 XY. Testículos anormales. Existencia, en algunos casos, de útero, trompas y vagina, más o menos desarrollados, genitales externos ambiguos o predominantemente femeninos o masculinos. Estas incongruencias se deben a una producción anómala, por parte de los testículos, de los factores que inducen la formación de los genitales externos o por insensibilidad de los tejidos a las hormonas testiculares que darán origen a estos genitales.
Existen bastantes más anomalías numéricas o estructurales cromosómicas, gonadales, de genitales externos y del fenotipo que no procede analizar en este artículo.
Las alteraciones que afectan a los cromosomas somáticos -no sexuales- producen otro tipo de malformaciones o enfermedades.
GÉNERO.
Son los atributos sociales y oportunidades asociadas al hombre o la mujer. Se corresponde con el rol o estereotipo que se espera de una mujer o de un hombre. Estos roles y estereotipos son muy variables y cambian según el tipo de comunidad, sociedad, país, época, etc. En la actualidad y en los países modernos, avanzados y demócratas el rol del hombre y de la mujer son cada vez más parecidos. Las mujeres van adquiriendo las mismas actitudes, actividades, comportamientos, responsabilidades, etc. que los hombres.
Existen 2 tipos de género: Masculino y femenino.
Como habrán visto no he utilizado los términos “sexo femenino o masculino” ya que, si bien son de uso común, podrían no ser correctos. Cuando utilizamos los sustantivos: hombre, mujer, varón o hembra estamos refiriéndonos al sexo. Los sustantivos: femenino y masculino hacen referencia al género. No obstante, sexo femenino o masculino son calificativos muy arraigados que continuaran siendo utilizados y válidos.
Tipos de identidades de género.
Cisgénero.
Hace referencia a las personas que identifican su género con el sexo asignado al racer. Es lo más habitual.
Transgénero.
Es el término que se utiliza para designar a las personas que no se sienten identificadas con el sexo asignado en el nacimiento, sino que se identifican con el género contario al que le asignaron al nacer.
Una mujer transgénero es una persona que tiene sexo genético, gonadal, genital, somático y hormonal de hombre; pero el se percibe como mujer y de género femenino. La sociedad la considera legalmente como tal.
Un hombre transgénero es una persona que tiene sexo genético, gonadal, genital, somático y hormonal de mujer; pero ella se percibe y comporta como hombre y de género masculino. La sociedad lo considera legalmente como tal.
Las personas transgénero pueden realizar tratamientos farmacológicos o quirúrgicos encaminadas a modificar sus caracteres secundarios y hacerlos más parecidos a los del género con el que se autoperciben; pero no para modificar sus genitales externos ni internos.
Género no binario.
Identificarse como de género no binario quiere decir que no se siente femenino ni masculino, entendiendo el género como algo más diverso.
Existen otros tipos de identidad de género: Agénero, género fluido, intergénero, pangénero, etc. cuyo análisis omito.
TRANSEXUALIDAD
La palabra transexual hace referencia a las personas cuya identidad de género es diferente de su sexo asignado. Es decir, son transgénero; pero, además, se someten a tratamientos farmacológicos o quirúrgicos con el fin de modificar su fenotipo y sus genitales internos y externos, de tal manera que se parezcan al género con el que se autoperciben.
Diferencias entre intersexuales y transexuales.
Como hemos visto, las personas intersexuales presentan anomalías cromosómicas, gonadales, de genitales internos o externos y del fenotipo ocasionadas por alteraciones en el desarrollo desde la fecundación hasta la pubertad. Estas anomalías, aunque algunas se manifiestan durante la pubertad, son congénitas. No dependen de la voluntad de la persona. Las personas transexuales no presentan ninguna de estas anomalías congénitas. Aunque sean cromosómicamente, gonadalmente y somáticamente de un sexo determinado, ellas se perciben de un género diferente al que le corresponde por su sexo. Y, además, ponen todos los medios a su alcance (tratamientos hormonales y/o quirúrgicos) para modificar su fenotipo y sus genitales. Su transexualidad la determina la propia persona.
Las personas intersexuales se suelen someter, precozmente, a tratamientos farmacológicos y quirúrgicos para preservar su salud y para adaptar sus genitales internos y externos al sexo más idóneo. Las personas transexuales se someten a estos mismos tratamientos más tardíamente y solo para cambiar radicalmente su fenotipo y sus genitales internos y externos.
Las personas intersexuales, habitualmente, se identifican con el sexo asignado. Las personas transexuales no se identifican con el sexo asignado.
Las personas intersexuales, además de las anomalías en los genitales suelen presentar otras alteraciones corporales, intelectuales o de fertilidad. Las personas transexuales no suelen presentar estas alteraciones.
SEXUALIDAD.
Es el conjunto de condiciones anatómicas y fisiológicas que caracterizan a cada sexo. No solo abarcan a la genitalidad sino también a los roles de género, al erotismo, el placer, la intimidad, la reproducción y la orientación o identidad sexo-afectiva.
ORIENTACION SEXUAL.
Es la capacidad de sentir atracción sexual, física o afectiva hacia personas del mismo sexo, del opuesto, de ambos o de otros.
Tipos de orientaciones sexuales:
Heterosexual.
Persona que se siente atraída física, afectiva o sexualmente hacia personas del sexo opuesto.
Homosexual.
Persona que se siente atraída física, afectiva o sexualmente por personas del mismo sexo.
- Lesbiana. Mujer que se siente atraída física, afectiva o sexualmente hacia otras mujeres.
- Gay. Hombre que se siente atraído física, afectiva o sexualmente hacia otros hombres.
Bisexual.
Persona que se siente atraída física, afectiva o sexualmente tanto hacia hombres como mujeres.
Existen otros tipos tales como: Asexual, Pansexual, autosexual, etc. cuyo análisis omito.
IDENTIDAD SEXUAL.
Es la percepción que tiene la persona sobre si misma en relación a su sexo y en función de la auto evaluación de sus características físicas. Sus tipos son similares a los de las orientaciones sexuales.
LGTBI+.
Estas siglas agrupan a los siguientes colectivos: Lesbianas, Gay, Trans, Bisexuales, Intersexuales y más. Es un conjunto de grupos muy heterogéneo, con grandes diferencias en cuanto al estado de su cariotipo, gónadas, genitales internos y externos, desarrollo corporal, orientación e identificación sexual. Esto, dificulta el que se puedan establecer normas, derechos o deberes que sirvan uniformemente para todos.
DISCUSION.
He decidido escribir este artículo para fundamentar y expresar mi opiniónen relación con los acontecimientos que últimamente se están produciendo y sobre los cuales existen diferencias de criterios a la hora de aceptar, o no, que algunas mujeres, consideradas como transgénero o transexuales, tengan la posibilidad de compartir vestuarios con mujeres cisgénero, de participar en competiciones deportivas como mujeres o de beneficiarse de las ventajas judiciales que las Leyes Trans y Contra la Violencia de Género les ofrece.
A la hora de tomar decisiones y legislar al respecto habrá que tener en cuenta tres parámetros fundamentales:
– Estado de los genitales externos.
– Orientación sexual.
– Desarrollo corporal.
No es lo mismo una persona homosexual que solo ha modificado su previsible orientación sexual -pero mantiene su identidad de género- que una persona transgénero que modifica su identidad de género; pero mantiene o modifica su orientación sexual. Dentro del colectivo de transgéneros hay diferentes orientaciones e identidades sexuales. No es lo mismo una persona transgénero que una transexual. Es muy diferente una persona transexual a una intersexual, etc., etc. Estas diferencias impiden el que, a la hora de compartir espacios comunes en los que se puede perder la intimidad corporal y genital, de participar en competiciones deportivas, o de ser sometido a la justicia por un posible delito contra la violencia de género, no se puedan aplicar las mismas normas, derechos o deberes a todos por igual.
Yo no veo a hombres gay compartiendo servicios públicos con mujeres. Ni a lesbianas compartiéndolos con hombres. Y no por su Orientación sexual -que sería la misma- sino por sus genitales externos. Entonces, ¿Por qué van compartir estos servicios mujeres transgénero (con sexo genético, gonadal y genital de hombre) con mujeres. Aunque se hayan sometido a tratamientos farmacológicos y/o quirúrgicos que modifiquen su fenotipo, no se han cambiado sus genitales internos ni externos. Debemos de tener en cuenta que muchas mujeres desean preservar su intimidad corporal y genital, incluso ante otras mujeres. ¿Cómo se les va a privar de ese derecho ante mujeres transgénero?. No debemos de olvidar que algunas mujeres transgénero conservan su heterosexualidad y por tanto se sienten atraídas sexualmente por mujeres.
Impidiendo la entrada de mujeres transgénero a vestuarios o servicios de mujeres no se les está discriminado si no que se están defendiendo los derechos de las otras mujeres.

No conozco a hombres transgénero (con sexo genético, gonadal y sexual de mujer) que utilice los servicios públicos de hombres. Aunque, supongo que los habrá.
Cuestión diferente es la de las mujeres transexuales. Estas, se han sometido a tratamientos farmacológicos y/o quirúrgicos para modificar su fenotipo y sus genitales internos y externos. En esta situación y dado que no se sienten atraídas sexualmente por mujeres, creo que si podrían compartir estos servicios con mujeres. Algo similar puede suceder con los hombres transexuales. Al tener los genitales externos de hombre podrían utilizar servicios de hombres. En este estado, ya no deberían entrar en servicios de mujeres. Posiblemente, sea más importante el aspecto corporal y el de los genitales externos que la autopercepción de género o la orientación sexual.
Son situaciones difíciles de legislar y en las que siempre se tendrá que tener en cuenta la opinión de los diversos colectivos de mujeres, incluidos lo feministas. En cualquier caso, ninguna ley puede privar a una mujer de la potestad de preservar su intimidad corporal y genital. En estas situaciones, son las propias mujeres las que deben de decidir.
En relación con la participación en competiciones deportivas lo que verdaderamente hay que tener en cuenta -más que los niveles de testosterona- es el desarrollo corporal.
Desde el nacimiento hasta la madurez el desarrollo del cuerpo del hombre y de la mujer van adquiriendo características diferentes. El cuerpo del hombre es de mayor tamaño, con extremidades más largas, menos grasa corporal, más musculatura, corazón más grande, mayor capacidad pulmonar, huesos más anchos y fuertes, más cantidad de sangre y de hierro, etc., etc. Estas diferencias hacen que el hombre tenga mayor fortaleza física, más velocidad, capacidad de salto resistencia, etc. En definitiva, su cuerpo le hace tener grandes ventajas en la mayoría de las competiciones deportivas si se enfrenta a una mujer.
Si un hombre, durante la adolescencia o ya en la madurez, se percibe e identifica como mujer transgénero o incluso transexual, ya ha completado su desarrollo corporal como hombre y ningún tratamiento hormonal o quirúrgico se lo podrá modificar como para perder todas las diferencias que tenía con respecto a una mujer. No importa que su apariencia externa, sus genitales internos o externos y sus niveles hormonales ahora sean femeninos; su cuerpo tiene unas características de hombre que le harán tener ventajas frente una mujer.
Solo un tratamiento hormonal o quirúrgico realizado antes de la pubertad podría evitar o eliminar estas diferencias; pero estos tratamientos están prohibidos antes de los 16 años. Salvo en casos de niños/as intersexuales que, diagnosticados precozmente, los necesiten para el cuidado de su salud y para acomodar sus genitales y perfil hormonal al sexo más idóneo según sus características.
No es lo mismo el que una mujer adquiera unas condiciones físicas a base de esfuerzo, sacrificio y entrenamiento que tenerlas innatas por su condición de hombre. Todas las mujeres trans compiten con ventaja frente a las demás mujeres. Por eso, las federaciones estadounidenses de atletismo, ciclismo, natación y otros deportes acuáticos, ajedrez, remo, rugbi, tiro, tiro con arco, tenis triatlón y box han prohibido la participación de mujeres trans en las categorías femeninas de estas disciplinas.
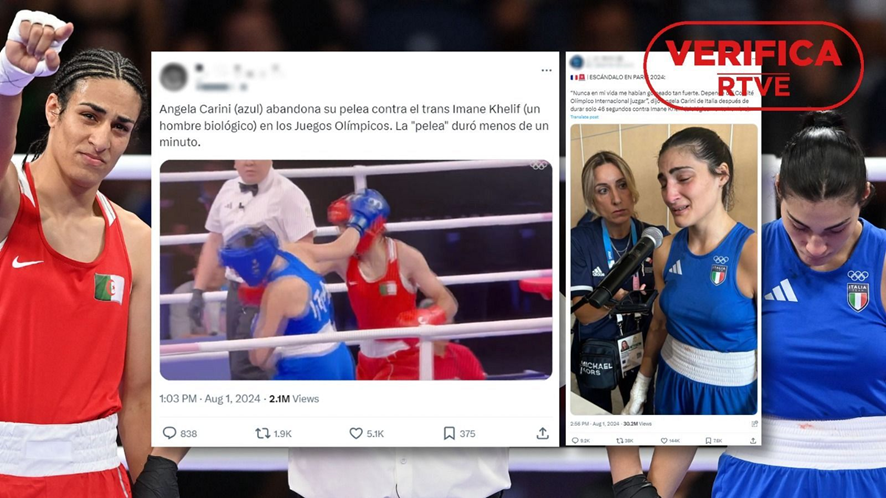
No se ha demostrado que la boxeadora argelina Imane Khelif sea una mujer trans. Parece ser que lo único que presenta son niveles altos de testosterona en su sangre; pero ¿porqué?. Muy probablemente tendrá una anomalía en sus gónadas o en la producción hormonal de estas, que será el origen de estos niveles altos de testosterona. Debemos de tener en cuenta que esta es la hormona que determina el desarrollo corporal masculino. Seguramente no sea una mujer transexual; pero si es una persona intersexual. Probablemente un Hermafrodita femenino.

Las características masculinas de su cuerpo, que le hacen competir con ventaja frente a una mujer, no las ha adquirido con esfuerzo y entrenamiento sino por sus altos niveles de testosterona.
Parece paradójico que se prohíba la administración de testosterona y otras sustancias para mejorar las condiciones físicas y se admita la producción anómala, por parte del propio cuerpo, de esta hormona. Por tomar estas sustancias los deportistas son descalificados, sancionados e incluso inhabilitados para la competición. ¿Como se puede permitir que un deportista se aproveche de la producción interna, anómala, constante y permanente de una de estas sustancias y pueda competir frente a otras mujeres?.
Lo lamentable es que los diferentes Comités Olímpicos y otras Asociaciones Deportivas no hayan establecido, aún, las normas que deben de regir la participación en las diferentes competiciones deportivas de las personas trans. El Comité Olímpico Internacional (COI) recomienda que cada federación deportiva establezca sus propias normas y criterios de elegibilidad, basados en pruebas científicas sólidas que permitan un correcto diagnostico que incluyan todos los matices posibles; respetando los derechos humanos y preservando el bienestar de los atletas.
Si el colectivo de personas trans fuese muy numeroso podría valorarse la posibilidad de organizar competiciones deportivas específicas para ellas.
Últimamente, para aprovecharse de los beneficios que la Ley Trans y la Ley contra la Violencia de Género ofrecen a las mujeres, algunos presuntos delincuentes y otros ya condenados -todos ellos hombres- se están declarando como mujeres trans a fin de beneficiarse de estos beneficios. Existen numerosos mecanismos para detectar este posible fraude de ley y que los delincuentes se tengan que enfrentar a su posible delito y a uno más por intento de fraude.
La ley permite que se juzgue al presunto delincuente teniendo en cuenta el sexo que tenía al cometer el presunto delito; pero no prevé la posibilidad de que un agresor sexual recurrente o un maltratador se cambie de sexo y posteriormente continue delinquiendo. En este caso, se le juzgará con su nuevo sexo y se beneficiará de todas las medidas que favorecen a la mujer.
Dice la ley:
“Toda persona de nacionalidad española mayor de dieciséis años podrá solicitar por sí misma ante el Registro Civil la rectificación de la mención registral relativa al sexo”.
“El ejercicio del derecho a la rectificación registral de la mención relativa al sexo en ningún caso podrá estar condicionado a la previa exhibición de informe médico o psicológico relativo a la disconformidad con el sexo mencionado en la inscripción de nacimiento, ni a la previa modificación de la apariencia o función corporal de la persona a través de procedimientos médicos, quirúrgicos o de otra índole”.
“La persona que rectifique la mención registral del sexo pasando del sexo masculino al femenino podrá ser beneficiaria de medidas de acción positiva adoptadas específicamente en favor de las mujeres en virtud del artículo 11 de la Ley Orgánica 3/2007, de 22 de marzo, para la Igualdad Efectiva de Mujeres y Hombres, para aquellas situaciones generadas a partir de que se haga efectivo el cambio registral, pero no respecto de las situaciones jurídicas anteriores a la rectificación registral. No obstante, la persona que rectifique la mención registral pasando del sexo femenino al masculino conservará los derechos patrimoniales consolidados que se hayan derivado de estas medidas de acción positiva, sin que haya lugar a su reintegro o devolución”.

Hobby Bingham tras ser condenado por tener relaciones sexuales con una menor se identificó como Andrómeda Love para ingresar en una prisión de mujeres. Allí, violó a su compañera de celda. FACEBOOK
El hecho es, que si se pretende este fraude de ley es porque la Ley contra la Violencia de Genero contiene una discriminación positiva a favor de la mujer en relación con la realización de actos delictivos considerados como violencia de género. Es decir, el mismo acto delictivo tiene diferente interpretación o condena según haya sido realizado por un hombre o por una mujer. La ley contempla eximentes, atenuantes, condenas inferiores, etc. a favor de la mujer.
La discriminación positiva es la serie de acciones con las que se pretende reducir -o mejor eliminar- la discriminación que sufren determinados colectivos excluidos y marginados. Con ella se intenta corregir una desigualdad. Por ejemplo: En el ámbito laboral es evidente que las mujeres están discriminadas en relación con la calidad de los empleos, el salario, igualdad de oportunidades, cuotas de participación en los cargos dirigentes, etc. En esta situación, resulta lógico y deseable que exista una discriminación positiva a favor de la mujer a fin de eliminar estas desigualdades.
Lo mismo sucede con el colectivo LGTBI+. En España, el 63% de las personas trans se han sentido discriminadas en el último año. Las discriminaciones más frecuentes se presentan en el ámbito laboral, en el acceso a la salud y en centros educativos. En ocasiones, sufren agresiones físicas y delitos de odio por su condición de personas trans. Ante esta situación, resulta necesario la implementación de medidas que consigan el respeto hacia este colectivo, la igualdad real y la desaparición de toda forma de discriminación.
Reconocida la necesidad de que, en determinadas situaciones, se produzca una discriminación positiva a favor del colectivo LGTBI+ en particular y de las mujeres en general, me pregunto: ¿En caso de delitos considerados como violencia de género, es necesaria esta discriminación positiva a favor de la mujer y del colectivo LGTBI+?.
No soy jurista y no me atrevo a opinar. Para ello: Legisladores tiene el gobierno, así como Jueces y magistrados tiene la judicatura. No obstante, considero que ellos y nosotros debemos de defender y velar por que se cumpla el principio y derecho de que: “todos somos iguales ante la ley”.
Dr. Francisco Valdivieso.