LA COVID-19. FASES EVOLUTIVAS Y TEST DIAGNOSTICOS
Creo que una gran parte de la población general desconoce la evolución y las etapas de la COVID-19. Tiene fundadas dudas sobre si realizarse, o no, los test diagnósticos de los que tanto se habla, y no sabe el como, cuando o cual de ellos se debería de hacer.
En este artículo pretendo exponer un amplio resumen de estas cuestiones, de forma que sea fácilmente comprendido.
Empezaré definiendo los términos técnicos que voy a utilizar.
Virus. Es un agente infeccioso microscópico, acelular, que solo puede reproducirse dentro de las células de otros organismos, y aprovechando el material genético de estas. Su estructura está formada por un núcleo (centro) donde se acumula la carga genética (ADN o ARN) y una capa externa o capsula que rodea al núcleo y que está compuesta de proteínas.
Coronavirus. Son una familia de virus compuesta por 39 especies. Toman su nombre por la forma de corona en la que se disponen las espículas que tienen en la superficie de la capsula, y que utilizan para entrar en las células. Pueden afectar y contagiarse entre animales. Algunos, como el SARS-CoV-2, pueden transmitirse de estos animales a los humanos.
SARS-CoV-2. Es una nueva cepa de la familia de los coronavirus que, hasta ahora, no se había encontrado en el ser humano. Es el causante de esta pandemia.

La COVID-19. Es la enfermedad producida por el SARS-CoV-2.
Cuarentena. En medicina, es el aislamiento de personas o animales durante un período de tiempo no específico, como método para evitar o limitar el riesgo de que se extienda una enfermedad o una plaga.
Período de incubación. Es el tiempo comprendido entre la exposición a un organismo patógeno, químico o radiación, y la aparición, por primera vez, de los signos y síntomas.
PCR. Corresponde a las siglas en inglés de ‘Reacción en Cadena de la Polimerasa. Es una prueba de diagnóstico que permite detectar un fragmento del material genético de un patógeno o microorganismo.
Antígeno. Es cualquier sustancia (bacterias, virus, agentes químicos, pólenes, etc.) que puede ser reconocida por el sistema inmunitario adaptativo de un organismo e induce a que este produzca anticuerpos (defensas) contra ella.
Anticuerpos. También conocidos como inmunoglobulinas, son proteínas producidas por células blancas del sistema inmunológico adaptativo que se utilizan para identificar y neutralizar elementos extraños al cuerpo tales como: bacterias, virus, parásitos, etc. Aunque existen 5 tipos de anticuerpos, analizaremos solo 2. Las inmunoglobulinas M (IgM) y las G (IgG).
EVOLUCIÓN DE LA ENFERMEDAD.
Podemos distinguir tres fases perfectamente definidas.
Fase latente o periodo de incubación.
Una vez que el coronavirus ha saltado las barreras físicas (piel y mucosas) y las químicas (saliva, sudor, lagrimas, o ácidos gástricos) que nuestro organismo tiene para defenderse, este, se instala en el órgano por el que ha entrado y, de allí, se va en busca de los órganos cuyas células quiere atacar. En este caso, principalmente los pulmones. En este momento, se ponen en marcha las defensas inmunológicas innatas (que nacen con nosotros) e inespecíficas (nos defienden contra cualquier infección). Son, principalmente: fagocitos, proteínas, interferones y células asesinas. Estas defensas suelen ser suficientes para contrarrestar el ataque del virus. De ahí, que existan muchos casos en los que no hayamos padecido la enfermedad, y ni siquiera de haber sido conscientes del contagio. Durante todo este proceso permanecemos asintomáticos; pero contagiosos, ya que somos portadores del virus.
En ocasiones, cuando existe mucha carga viral y/o una fuerte virulencia, el coronavirus vence a estas primeras líneas defensivas y, actuando como un antígeno, obliga al organismo a echar mano del sistema inmune adaptativo (solo aparece tras el contacto con el virus) el cual, producirá los anticuerpos que nos defenderán frente a este virus. Después veremos la trascendencia de que los anticuerpos no aparezcan desde el principio.
Cuando el virus ha conseguido entrar en la célula, aprovechándose del material genético de esta, empieza a replicarse (hacer copias de si mismo). Se va multiplicando e invadiendo otros órganos.
Con el paso de los días va aumentando la carga viral y por consiguiente la capacidad de contagio. Dos días antes de que aparezcan los síntomas ya existe una alta contagiosidad. Entre el 50% y el 75% de los contagios se suelen producir por pacientes que aún permanecen asintomáticos.
Dado que durante este periodo de incubación el coronavirus ya está con nosotros, principalmente en la faringe, en la boca y en la nariz, desde muy pronto lo podremos localizar en esos lugares mediante la realización de las pruebas que pueden identificarlos como antígenos y que después veremos.
Por el contrario, en esta fase, el sistema inmune adaptativo aún no ha producido anticuerpos, por lo que los test que los buscan no los pueden encontrar.
El periodo de incubación de la COVID-19 es de unos 5-6 días. Es decir, tras el contagio, los síntomas, en caso de aparecer, lo suelen hacer, por término medio, a los 5-6 días. Con un rango de entre 1 y 14 días. En el 97.5 % de los casos los síntomas aparecen antes del duodécimo día tras el contagio. Solo en el 1% se presentan después del decimocuarto. Por este motivo, se acepta una cuarentena de 14 días. Es muy improbable que después de este día aparezca un asintomático contagioso
Fase de desarrollo.
Cuando aparecen los primeros síntomas acaba el periodo de incubación y empieza a manifestarse la enfermedad. Al principio, estos síntomas suelen ser escasos y soportables. Así pueden continuar cuando la enfermedad cursa de una forma leve; pero irán aumentando progresivamente en número, intensidad y duración en los casos graves.
Durante los primeros 5-6 días (1ª parte) va aumentando la carga viral; pero también aparecen los anticuerpos. Los IgM desde el principio de la sintomatología y los IgG unos 7 días después.
Se establece una lucha entre el coronavirus y estos anticuerpos. Esta batalla puede acabar con una fácil victoria de los anticuerpos, en cuyo caso la enfermedad la pasaremos de una forma leve. En otros casos, se produce un duro combate que, aunque acabemos ganando, padeceremos la enfermedad de una forma grave o crítica. En el peor de los casos, el virus vencerá y acabará con nuestra vida.
Está demostrado que: si pasados 7 días con síntomas leves, la enfermedad no se agrava, existen pocas posibilidades de que lo haga posteriormente. En estos casos, los niveles más altos de carga viral y por tanto de contagiosidad se alcanzan a los 5-6 días de estar con síntomas. A partir de este día (2ª parte) en los pacientes con una enfermedad leve irán desapareciendo los coronavirus (bajará la carga viral) y dejaran de ser contagiosos a los 10 días de iniciar la sintomatología. Se suele conseguir una curación completa al cabo de unas 2 semanas.
Los pacientes que padecen un curso de la enfermedad grave o crítica mantendrán una carga viral más alta y prolongada. Por tanto, serán contagiosos durante más tiempo.
La gravedad de la enfermedad también puede aparecer desde el principio o en muy pocos días. Todas estas variaciones dependen de la carga viral que tenga el paciente, de su respuesta inmunológica y de su estado de salud previo.
Durante esta fase, conforme van aumentando los niveles de anticuerpos y se hacen positivos los test que los detectan, va disminuyendo la carga viral y negativizándose los que identifican al antígeno (coronavirus).
Fase de Recuperación.
Una vez que se ha producido la curación, empieza un periodo en el que resulta necesario el establecer una serie de atenciones encaminadas a la recuperación física y psíquica del paciente. La duración de esta fase dependerá del deterioro ocasionado y de la capacidad de respuesta del paciente. Durante ella habrá que continuar realizando los controles necesarios como para detectar posibles complicaciones tardías o recaídas. Así como para ir valorando la duración de la inmunidad adquirida. En esta fase ya habrá desaparecido el virus y los anticuerpos IgM. Solo permanecerán los anticuerpos IgG.
TEST DIAGNOSTICOS.
Son las pruebas que podemos realizar para diagnosticar la presencia o ausencia del coronavirus, así como la respuesta de nuestro organismo y la fase en la que se puede encontrar la enfermedad. Podemos dividirlos en dos grupos:
Los que detectan la presencia de algún componente del coronavirus:
- Prueba de la RT-PCR. Detecta el material genético.
- Test de antígeno. Detecta la proteína.
Los que detectan los antIcuerpos:
- En sangre capilar. Test rápidos
- En sangre intravenosa. Test serológicos.
Prueba de la RT-PCR.
RT-PCR corresponde a las siglas de: Retro-Transcripción- Reacción en Cadena de la Polimerasa.
Mediante esta prueba, se pretende detectar la existencia de material genético del coronavirus en la muestra tomada, mediante torunda, de la secreción de las fosas nasales o faringe. El material genético puede ser detectado al unirse a una proteína llamada polimerasa; pero esta unión solo la realiza en forma de ADN, motivo por el cual es necesario reconvertir, previamente, el ARN del coronavirus en ADN. (Transcripción inversa o Retro-Transcripción.

La realización de esta prueba tiene las desventajas de ser compleja, cara, tardar de 4 a 6 horas y de que se necesita el tener una buena infraestructura de instalaciones, material y personal especializado. Por el contrario tiene la ventaja de ser la más fiable. Realizada correctamente y en el momento oportuno puede alcanzar el 100% de fiabilidad. No obstante, puede dar falsos negativos, bien por una toma defectuosa, por que sea demasiado precoz o por que el virus esté más en los pulmones que en la nasofaringe. También puede dar falsos positivos, especialmente al final de la fase de desarrollo o tras la curación. En estos días, en ocasiones, la prueba puede detectar pequeños fragmentos o virus ya inactivos, que, a pesar de la positividad, permitirían considerar al paciente como no contagioso.
Esta es la prueba que nuestro gobierno debería de haber empezado, en febrero, a realizar en todas las personas de riesgo.
Test de antígeno.
Con esta prueba se intenta encontrar el virus mediante la identificación de sus proteínas. La muestra también es de la secreción nasofaríngea. No es recomendable ya que solo aporta alrededor de un 30% de fiabilidad. Hago referencia a ellos porque son los famosos primeros 50.000 test que el gobierno tuvo que devolver. No es que estuviesen en mal estado, es que no eran los adecuados. El ignorante que los adquirió no sabía lo que estaba comprando.
Test rápidos en sangre capilar.
Detectan la presencia, en una gota de sangre capilar tomada en la yema de un dedo, de los anticuerpos que el sistema inmune adaptativo ha creado frente al coronavirus. Su existencia indica, indirectamente, que el virus está en nuestro organismo. Se buscan 2 tipos de anticuerpos. Los IgM que son los primeros en aparecer y desaparecer y los IgG, que aparecen más tarde y permanecen después de la curación. Son los que mantienen la inmunidad. Con estos test solo se idéntica la presencia o no de los anticuerpos; pero no la cantidad.
Es una prueba sencilla y rápida. Se obtienen los resultados a los 10 o 15 minutos. Puede alcanzar una fiabilidad del 80%. Es la que se recomienda para averiguar la inmunidad de la toda la población o de grandes grupos.

Test serológicos en sangre intravenosa.
Al igual que los anteriores, detectan la presencia de los anticuerpos IgM e IgG. Tienen la ventaja de que también se pueden cuantificar sus niveles. Ello nos permite conocer la intensidad de la respuesta y orientar sobre la fase de la enfermedad en la que se encuentra el paciente.

RESULTADOS DE LOS DIFERENTES TEST EN CADA FASE.
Fase de latencia.
En esta fase ya está presente el virus en nuestro cuerpo; pero aún no han aparecido los anticuerpos. En la nasofaringe, el virus puede ser detectado desde el primer momento. Por eso, la prueba de la RT-PCR debe ser positiva. Por el contrario, los anticuerpos no aparecen hasta los 7 días posteriores al contagio, por lo que, durante este tiempo, los test que los detectan resultarán negativos.
Anteriormente vimos como, frecuentemente, las primeras defensas que opone el organismo a la agresión del virus, son suficientes para evitar la enfermedad. En estos casos no llegan a producirse anticuerpos frente al agresor, por lo que los test rápidos que intentan identificarlos resultarán negativos.
Fase de desarrollo.
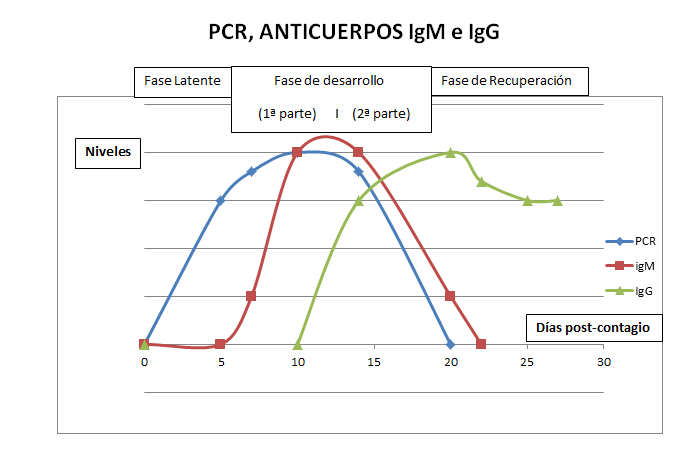
Durante la 1ª parte la carga viral irá en aumento y aparecerán los anticuerpos IgM. No aparecerán aún los anticuerpos IgG. Consecuentemente la prueba de la RT-PCR resultará positiva y los test de anticuerpos solo detectarán la presencia de los IgM. En este periodo cualquier test puede darnos una buena información.
En la 2ª parte (pasados los 7 primeros días con sintomatología) van apareciendo los anticuerpos IgG y, aunque durante unos días serán detectables, va disminuyendo la carga viral y los anticuerpos IgM, También en este periodo cualquier test nos ofrece una buena información.
Fase de recuperación.
Durante ella deben de haber desaparecido el virus y los anticuerpos IgM. Solo permanecerán los anticuerpos IgG. Por ahora, no se sabe cuanto tiempo permanecerán y nos mantendrán inmunes. Basándose en la experiencia con otros coronavirus se habla de que este tiempo puede ser entre 6 meses y dos años. Los estudios que se están realizando en las personas curadas nos irán informando al respecto.
REPRESENTACION GRAFICA DE LOS NIVELES DE PCR Y ANTICUERPOS: IgM e IgG, EN CADA FASE.
Todas estas gráficas solo representan las tendencias que, a lo largo de la enfermedad, siguen los niveles de la PCR y los anticuerpos IgM e IgG. No deben de ser vistas como una foto fija ya que pueden desplazarse a la izquierda o a la derecha según la duración de cada fase y hacia arriba o a abajo dependiendo de la carga viral y la respuesta inmunológica del paciente. Por eso y por no ser comparables no están puestas las cifras de los niveles.
En esta primera gráfica vemos como la PCR van subiendo desde el primer día, tras el contagio. Alcanza sus máximos niveles durante la 1ª parte de la fase de desarrollo y empiezan a descender durante la 2ª parte. Dependiendo de la gravedad de la enfermedad se negativiza, por término medio, a los 20 o 30 días del contagio.

Los anticuerpos IgM empiezan a producirse y ser detectados al aparecer los síntomas y siguen un curso parecido a la PCR. Cuando alcanzan sus niveles más altos, empieza a descender la PCR. También permanecen más o menos tiempo dependiendo de la gravedad de la enfermedad.
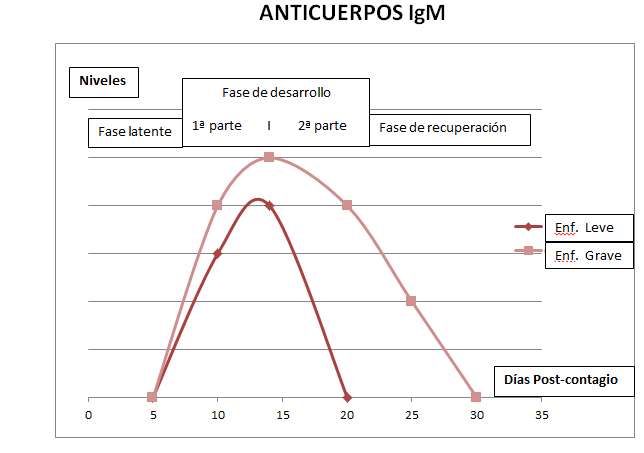
Los anticuerpos IgG aparecen cuando el paciente lleva 7-8 días con síntomas. Alcanzan sus nivel más alto en la 2ª parte de la fase de desarrollo y aunque descienden un poco, permanecen durante un tiempo, por ahora desconocido, manteniendo nuestra inmunidad.

En esta última gráfica podemos ver cuando pueden resultar positivos o negativos los diferentes test.
INTERPRETACION DE LOS RESULTADOS DE LOS TEST.
Prueba de la RT-PCR: Negativa.
- No eres portador del coronavirus. Bien porque no has sido contagiado o porque has superado la enfermedad.
- En ambos casos no eres contagioso.
- Existe la posibilidad de un falso negativo. Ya sea por una toma incorrecta, en cuyo caso serías contagioso, o por que existan bajos niveles (no detectables) de coronavirus. No serías contagioso. Raramente puede haber pocos coronavirus en la nasofaringe (no detectables) y más en los pulmones. Serías contagioso.
- Para conocer tu verdadero estado tendrías que realizarte un test de anticuerpos.
Prueba de la RT-PCR: Positiva.
- Eres portador del coronavirus.
- Si estás asintomático te encuentras en la fase latente. Puede que te aparezcan síntomas en unos días o pasar toda la enfermedad de forma asintomática.
- Si tienes síntomas estás en la fase de desarrollo.
- En cualquiera de las situaciones, eres contagioso.
- Puede haber falsos positivos. Sobre todo en los últimos días de la fase de desarrollo. Cuando se pueden detectar pequeños restos genéticos o virus inactivados, no contagiosos.
Test de anticuerpos en sangre capilar o intravenosa: IgM: Positivo e IgG: Negativo.
- Eres portador del coronavirus.
- Si aún no tienes síntomas estás en la fase latente. Puedes continuar asintomático o presentar síntomas muy pronto.
- Si ya tienes síntomas estas en la 1ª parte de la fase de desarrollo.
- En cualquier caso eres contagioso.
- La prueba de la RT-PCR debería de ser positiva.
Test de anticuerpos en sangre capilar o intravenosa: IgM: Positivo e IgG: Positivo.
- Eres portador del coronavirus.
- Te encuentras en la 2ª parte de la fase de desarrollo.
- Si tienes un proceso leve, ya, o en pocos días, estarás curado y no serás contagioso. La prueba de la RT-PCR se negativizará.
- Si la evolución es grave, permanecerás contagioso y con prueba RT-PCR positiva durante más tiempo. Hasta la curación.
Test de anticuerpos en sangre capilar o intravenosa: IgM: Negativo e IgG: Positivo.
- Estas curado y en fase de recuperación.
- No eres contagioso.
- En este caso deberías de tener la prueba de la RT-PCR: Negativa.
Como veis cada test tiene sus ventajas e inconvenientes. No resulta fácil el recomendar uno u otro. Todo dependerá de lo que vayamos buscando. No es lo mismo buscar contagiosos asintomáticos que valorar la evolución de la enfermedad, controlar a los curados o conocer la inmunidad de la población general, etc. Si queremos aconsejar a personas concretas tendremos que tener en cuenta sus circunstancias: edad, trabajo, contactos, sintomatología, etc. En ocasiones será conveniente realizar 2 test y repetirlos días más tarde. La interpretación de los resultados tampoco es sencilla. Existen bastantes variables que la pueden condicionar.
Todo esto hace imprescindible el que la indicación de los test y la interpretación de los resultados, deba de ser realizada por médicos conocedores del tema.
QUE TEST DEBERIAMOS DE REALIZARNOS?

Prueba de la RT-PCR.
- Las personas asintomáticas que en los últimos 14 días hayan estado en lugares de riesgo o bien sospechen o hayan tenido contacto con algún contagioso. Podremos detectar a contagiosos asintomáticos, aislarlos y evitar la propagación.
- Personas con síntomas sugerentes de la COVID-19. Desde el primer día de la aparición de estos síntomas.
- Pacientes curados en los que, posteriormente, se sospeche una recidiva o reinfección.
Test de anticuerpos: En sangre capilar (rápidos) o en sangre intravenosa.
- Actualmente, la OMS y otras sociedades científicas recomiendan que para conocer la situación inmunológica de la población, en general, y en particular de colectivos numerosos como pudieran ser: sanitarios, fuerzas armadas, empleados de grandes empresas, supermercados, comercios, etc, se realicen test de anticuerpos en sangre capilar o intravenosa. Por su facilidad, rapidez y coste el test rápido en sangre capilar es más aconsejable en muestreos masivos. Por su mayor fiabilidad y posibilidad de cuantificar los anticuerpos, el test en sangre intravenosa sería recomendable en muestreos más reducidos y específicos.
- Personas que lleven varios días con sintomatología sospechosa o que crean que han podido pasar la enfermedad.
- Durante los estudios que valoren la inmunidad adquirida tras la curación, deberían de realizarse test en sangre intravenosa.
COMENTARIOS.
- Siempre será muchísimo mejor realizar test que no realizarlos. El gobierno no debería de estar desaconsejándolos. Ya que no los realizan ellos tendremos que hacérnoslos nosotros.
- La petición de cualquier test debe de estar firmada por un médico. Este, podrá aconsejarte que test te puede resultar más útil y te ampliará la interpretación de los resultados. Estos, tienen que ser comunicados al Ministerio de Sanidad.
- De cualquier test se pueden extraer conclusiones válidas e interesantes.
- En ocasiones, para llegar a un diagnóstico definitivo, será necesario realizar más de un test.
- Al principio (en febrero), cuando todo el mundo sabía la que se nos venía encima, el gobierno, además del cierre o control de fronteras, de prohibir los viajes a zonas de riesgo y las manifestaciones o actos multitudinarios, de dotar a los hospitales de los medios que necesitarían, etc, etc, debería de haber realizado la prueba de la RT-PCR a todas las personas con posibilidades de estar contagiadas del coronavirus y a sus contactos. Así, se hubieran identificado los asintomáticos contagiosos, se hubiesen aislado y se habría evitado o minimizado esta tragedia nacional.
- A los ancianos, en sus residencias o en sus domicilios, los han considerado, sin serlo, como pacientes con una enfermedad terminal. Se les ha aplicado una “eutanasia pasiva”, o algo mucho peor. Por su edad y estado de salud no solo se les ha privado de las medidas sanitarias que podrían haberles salvado la vida, si no que tampoco se les han aplicado los cuidados paliativos que les hubieran permitido una muerte digna. Los partidarios y detractores de la «eutanasia pasiva» tienen aquí un claro ejemplo de lo que pasará si se aprueba la ley que sobre este tema quiere aprobar el gobierno. ¡Que cada cual saque sus conclusiones!. Dr, Francisco Valdivieso.
